はじめに
- 糖尿病や末梢神経障害、末梢動脈疾患(PAD)を持つ患者では、足部への荷重が一部に集中し、潰瘍が発生・再発しやすくなります。
- 潰瘍が一度できると、感染や壊疽に進行し、最悪の場合は切断に至ります。
- オフローディング手術(Off-loading surgery)は、足の構造を外科的に修正して荷重バランスを整え、潰瘍の再発を防ぐための重要な治療です。
術前に確認すべきこと
1. 感染コントロール
-
感染創がある場合はまずデブリードマンと抗菌薬治療を優先
→ 感染が制御できない状態での手術は禁忌。
→ 骨髄炎がある場合は、デブリードマンと同時に骨切りを行う場合もある。
2. 血流評価
-
ABI、SPP、TcPO₂、またはCTAによる評価が必須。
-
血流が不十分な場合は、血行再建(バイパス術やEVT)を先行。
3. 術前全身管理
-
糖尿病コントロール(HbA1c 7.0%以下が理想)
-
栄養状態(低アルブミン血症は創傷治癒遅延のリスク)
-
喫煙習慣は合併症率増加のため禁煙指導
術式の選択とポイント
1. 腱切離術(Flexor tenotomy)
概要
- 足趾の屈曲腱を切離して足趾をまっすぐに伸ばし、足底への突出を軽減する低侵襲手術。
- 外来局所麻酔で可能。
適応
-
軽度の可動性変形(初期 ハンマートゥ(hammer toe)、クロートゥ(claw toe))
-
保存療法で潰瘍改善が得られない場合
術式
- 局所麻酔下で足趾底側より屈曲腱を切離
- 小切開または経皮的に実施可能
- 術後は足趾を伸展位で保持
メリット
-
侵襲が小さく外来で実施可能
-
術後回復が早い
-
再発予防効果が高い
デメリット
-
過矯正による浮趾(toes off the ground)
-
隣接趾への荷重移動で新たな潰瘍が発生することあり
2. PIP関節切除術(Proximal Interphalangeal Joint Resection Arthroplasty)
概要
- 固定化した足趾変形に対してPIP関節を切除し、変形を根本から矯正。
- 固定性のハンマートゥ(hammer toe)、クロートゥ(claw toe)で足底・背側に突出が強い場合に適応。
適応
-
足趾変形が固定化している場合
-
繰り返す潰瘍や胼胝(タコ)がPIP関節周囲に発生する症例
術式
-
足趾背側に小切開
-
基節骨遠位端と中節骨近位端を切除
-
足趾を伸展位に整復し、K-wireで一時固定
-
2〜3週間後にK-wire抜去
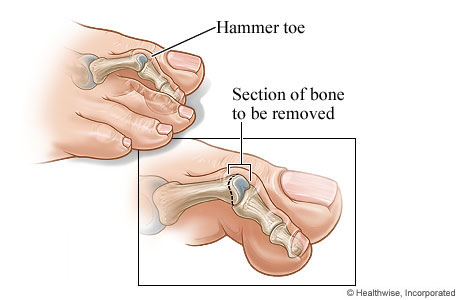
Hammer toeに対するPIP関節切除術: 変形した足趾の関節部で骨を切除し、足趾を伸展位に整復することで足底側への突出を軽減する。
メリット
-
変形を根本的に矯正可能
-
足底突出が消失し潰瘍再発を防止
デメリット
-
足趾短縮による外観変化
-
隣接趾への荷重集中による新規潰瘍
-
創感染リスク
3. 中足骨頸部骨切り術(Metatarsal Neck Osteotomy)
概要
- 足趾には手を加えず、中足骨頸部で骨切りを行い、中足骨頭の突出を減らすことで足底圧を軽減する手術。
- 限局した中足骨頭下潰瘍に特に有効。
適応
-
第2〜第5中足骨頭下の限局潰瘍
-
足趾変形が軽度でPIP関節切除不要な症例
-
保存療法・腱切離術で改善が得られない症例
術式
-
背側から小切開して中足骨頸部を露出
-
横方向に骨切りし、骨頭を背側・近位方向へ微調整
-
多くは内固定不要だが、不安定例ではK-wire使用
-
皮下組織・皮膚を縫合
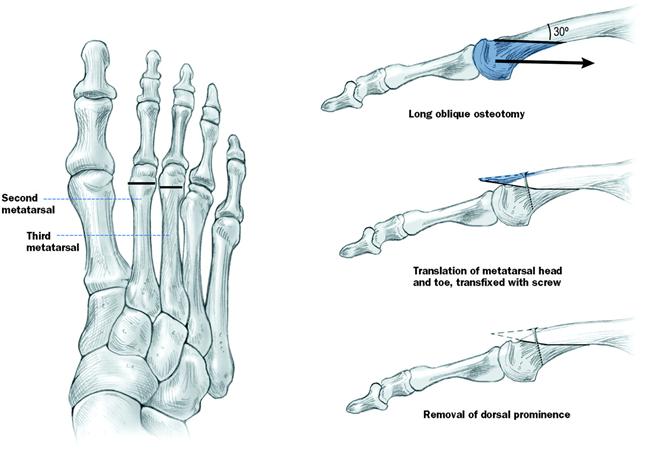
中足骨頭下の潰瘍部位にかかる荷重を分散するため、骨頭を近位・背側に移動しスクリューで固定、背側の突出部は切除する。
メリット
-
足趾の長さを保ちながら圧を分散できる
-
低侵襲で術後回復が早い
デメリット
-
荷重が隣接中足骨に移動して新たな潰瘍が発生する可能性
-
骨癒合不全や転位リスク
-
浮趾による歩行バランス変化
4. 中足骨短縮骨切り術(Metatarsal Shortening Osteotomy)
概要
- 複数の中足骨を短縮し、前足部全体の荷重を分散。
- 複数の中足骨頭下潰瘍がある場合に有効。
適応
-
前足部全体に過荷重があり、複数潰瘍が存在する症例
-
特に第1〜第3中足骨頭下潰瘍
術式
-
背側から切開し中足骨を露出
-
骨切り後にスクリューやプレートで内固定
-
術後は免荷歩行から段階的に荷重開始
メリット
-
広範囲の荷重分散が可能
-
再発率を低下させる効果が高い
デメリット
-
手術侵襲がやや大きい
-
固定材料による合併症リスク(感染・緩み)
5. アキレス腱延長術(Achilles Tendon Lengthening)
概要
- アキレス腱短縮により前足部に荷重が集中している場合に、アキレス腱を延長して圧を分散する手術。
適応
-
踵接地が不十分で、前足部潰瘍を繰り返す症例
-
歩行時の踵離地が早い症例
術式
-
経皮的三分割延長法が一般的
-
術後は短下肢装具で固定
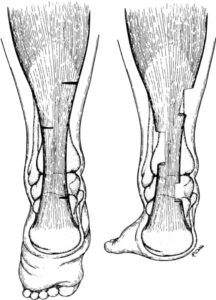
経皮的アキレス腱延長術の切開ラインを示す図。三カ所で小切開を加え、アキレス腱を分割延長することで前足部への過剰な荷重を軽減する。
メリット
-
前足部への過荷重を根本から軽減
-
他のオフローディング手術との併用が可能
デメリット
-
過剰延長による歩行障害
-
術後リハビリが必要
6. Charcot関節変形矯正術
概要
- Charcot足で足部の骨構造が崩壊した場合に、骨切りや固定で足部を安定化する手術。
適応
-
Charcot関節による重度変形と慢性潰瘍
術式
- 軽度変形:骨切り+骨片再配置
- 重度変形:スクリューやプレートを用いた関節固定術・骨融合術
メリット
-
足部アーチの再建による潰瘍再発予防
-
歩行能力改善
デメリット
-
骨が脆弱で固定困難
-
術後免荷期間が長期化
術式選択の目安
| 病態 | 推奨術式 |
|---|---|
| 軽度の可動性変形 | 腱切離術 |
| 中〜高度の固定性変形 | PIP関節切除術 |
| 限局した骨頭下潰瘍 | 中足骨頸部骨切り術(Floating、DMDO含む) |
| 前足部全体の過荷重 | 中足骨短縮骨切り術 |
| アキレス腱短縮あり | アキレス腱延長術 |
| Charcot足重度変形 | 骨切り+骨融合術 |
術後管理
1. 免荷と歩行指導
-
術後は免荷歩行から開始
-
部分荷重 → 全荷重へ段階的に移行
-
免荷靴や短下肢装具を使用
2. 再発予防
-
足部を毎日観察し、発赤・水疱を早期発見
-
オーダーメイドインソールを併用
-
術後も装具使用を継続
3. 血糖管理
-
高血糖は創傷治癒遅延や感染リスク増加
-
糖尿病専門医と連携して管理
多職種連携
.jpeg)
-
形成外科・整形外科:手術と術後管理
-
糖尿病内科:血糖コントロール
-
看護師・フットケア外来:創部管理と患者教育
-
義肢装具士:装具やインソール作成
-
リハビリテーション科:歩行訓練と免荷指導
まとめ
- オフローディング手術は、糖尿病性足潰瘍やCharcot足における再発予防の中心的治療です。
- 感染制御 → 血流評価 → 術式選択 → 術後免荷と再発予防
- この流れを確実に実施することが、最終的な切断回避につながります。